
19 Mar Palliative Care
PiNK 2021 Spring Issue
(Japanese Text Only)
緩和ケアは、がんに伴う心と体のつらさを和らげます。
がんになると、体と治療のことだけではなく、仕事のことや、将来への不安などのつらさも経験するといわれています。緩和ケアは、がんに伴う心と体のつらさを和らげます。
(1) がんと言われたときから始まる緩和ケア
●緩和ケアは、がんと診断されたときから始まります
がんと診断されると落ち込むことがあります。また、診断を受けたときには、すでに痛みや息苦しさなどの症状がある場合もあります。緩和ケアは、そのような落ち込みや症状に対して、がんと診断されたときから始まります。緩和ケアは、がんが進行してから始めるものではありません。がんの治療とともに、つらさを感じるときはいつでも受けることができます。
図1:がんに伴う心と体のつらさの例
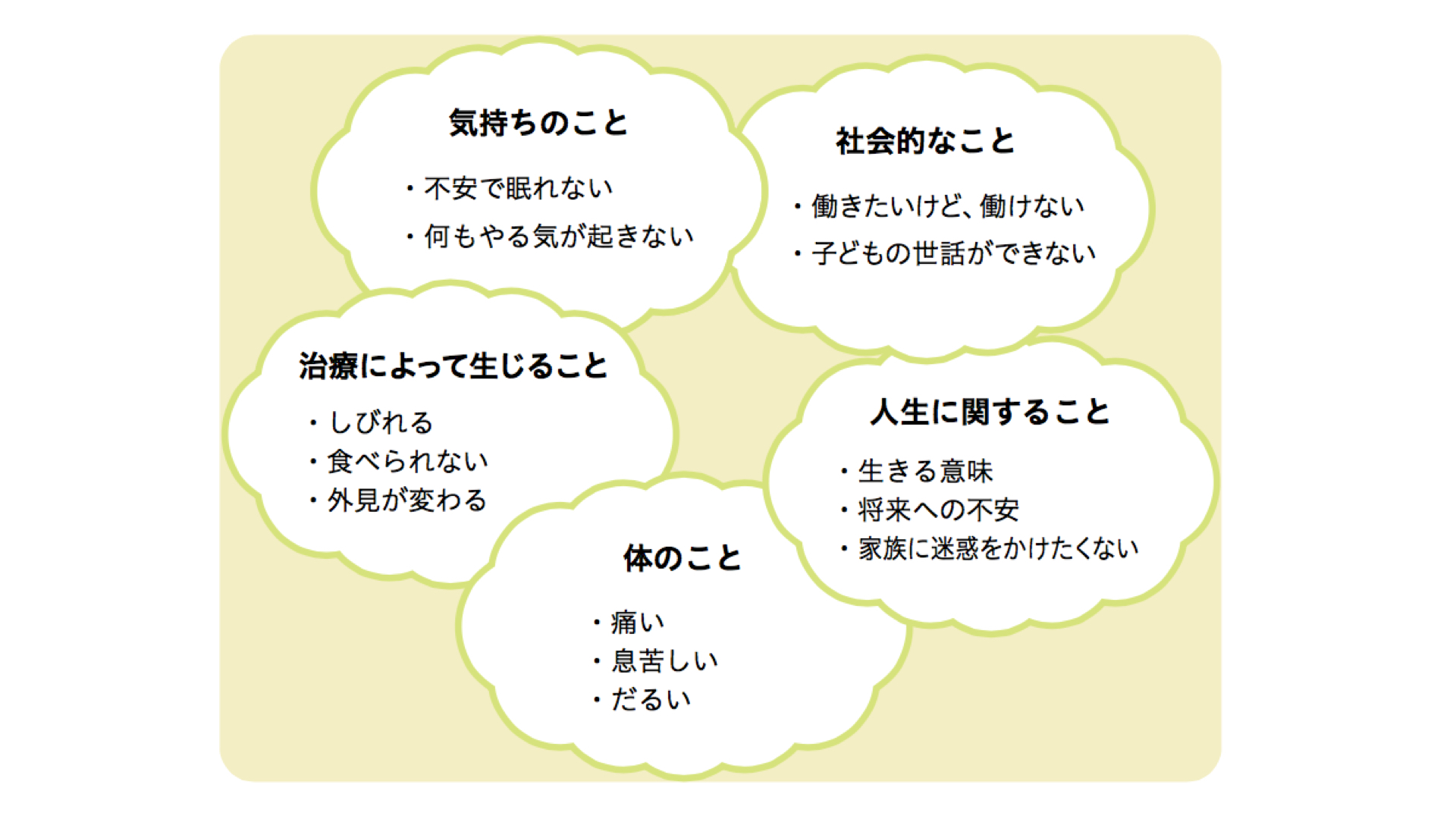
*日本緩和医療学会「WHO(世界保健機関)による緩和ケアの定義(2002)」定訳
緩和ケアとは、生命を脅かす病に関連する問題に直面している患者とその家族のクオリティ・オブ・ライフ(QOL:生活の質)を痛みやその他の身体的・心理社会的・スピリチュアルな問題を早期に見出し、的確に評価を行い対応することで、苦痛を予防し和らげることを通して向上させるアプローチである。
(2) 緩和ケアを支えるチーム
●さまざまな専門職からなるチームが支えてくれます
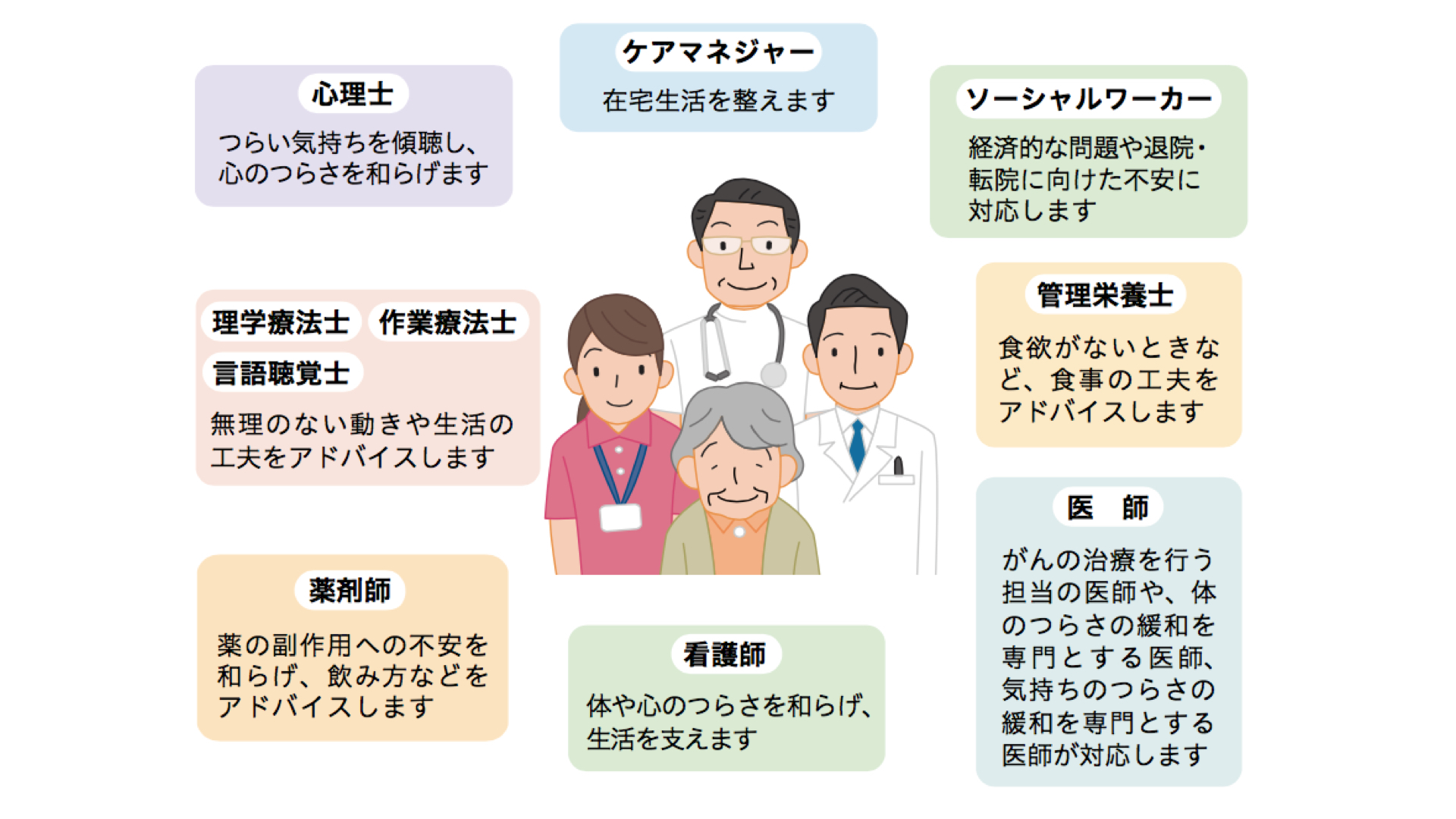
緩和ケアは、基本的には担当の医師や看護師から受けますが、必要に応じてさまざまな職種の人がチーム(緩和ケアチーム)を支えてくれます。
図2:さまざまな専門職からなるチーム(緩和ケアチーム)の例
(3) 緩和ケアを受ける場
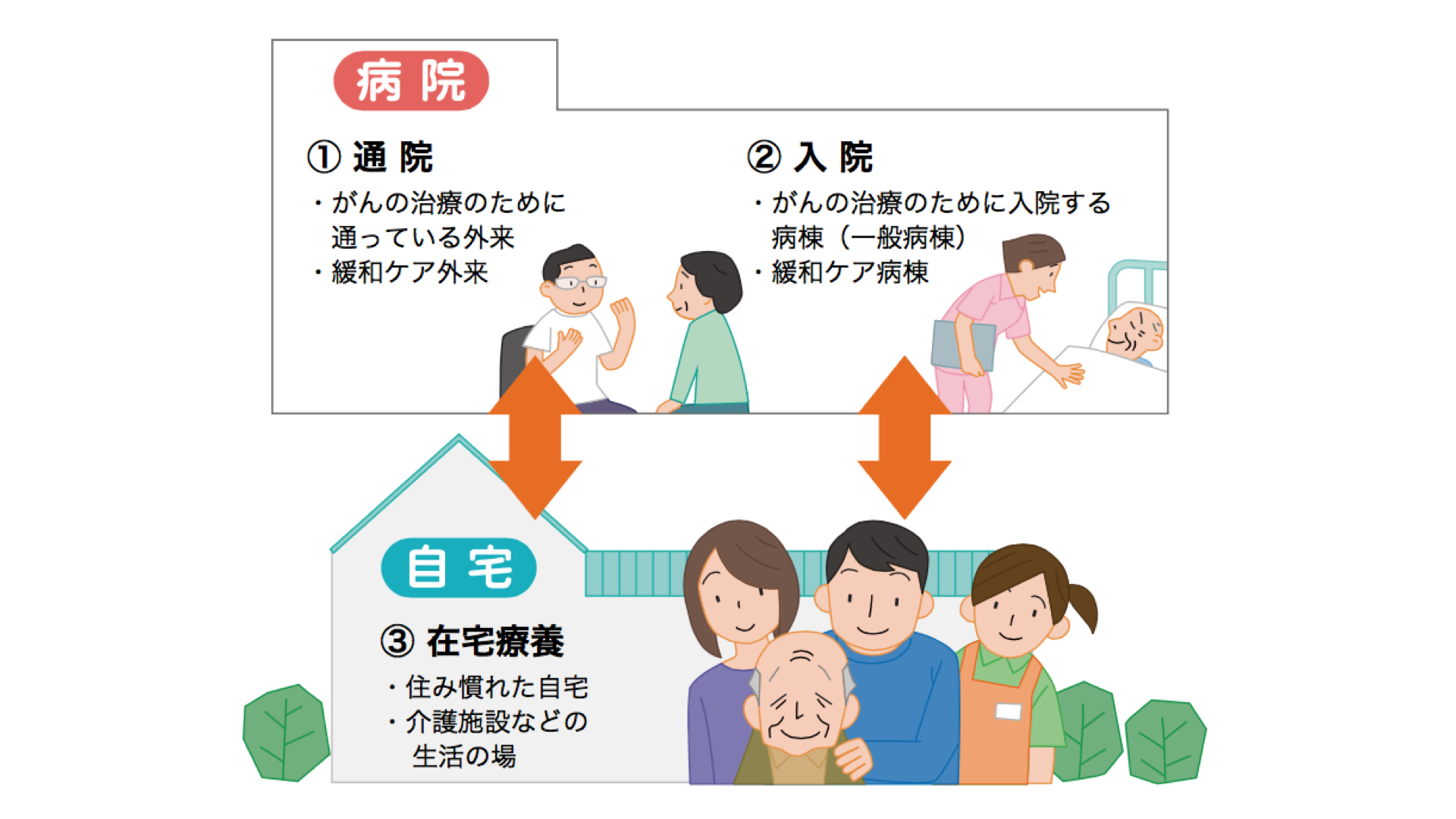
●緩和ケアを受ける場は、大きく通院、入院、在宅療養(自宅で受ける緩和ケア)にわけられます。
緩和ケアは、全国のがん診療連携拠点病院であればどこでも受けることができます。病院では、通院でも入院でも受けることができます。また、自宅でも受けることができます。がん診療連携拠点病院以外の病院でも受けることができる場合があります。
図3:緩和ケアを受ける場合
(3.1) 通院
●通院での緩和ケアは、がん治療のために通っている外来や、緩和ケア外来で受けることができます。
① がんの治療のために通っている外来
がんの治療のために通っている外来では、がんやがんの治療によるつらさを和らげるために、担当の医師や看護師から緩和ケアを受けます。必要に応じて、他の専門職による支援を受けることもあります。
② 緩和ケア外来
緩和ケア外来では、緩和ケアの専門的な知識をもつ医師や看護師から緩和ケアを受けます。入院中に緩和ケアを受けていた場合には、通院後引き続き緩和ケア外来を受診することもあります。施設によっては緩和ケア外来がないこともあります。その場合には、これまでに治療を受けたことがない施設の緩和ケア外来を受診するすることもできるので、担当の医師に相談してみましょう。
(3.2) 入院
●通院での緩和ケアは、がん治療のために通っている外来や、緩和ケア外来で受けることができます。
① がんの治療のために通っている外来
がんの治療のために通っている外来では、がんやがんの治療によるつらさを和らげるために、担当の医師や看護師から緩和ケアを受けます。必要に応じて、他の専門職による支援を受けることもあります。
② 緩和ケア外来
緩和ケア外来では、緩和ケアの専門的な知識をもつ医師や看護師から緩和ケアを受けます。入院中に緩和ケアを受けていた場合には、通院後引き続き緩和ケア外来を受診することもあります。施設によっては緩和ケア外来がないこともあります。その場合には、これまでに治療を受けたことがない施設の緩和ケア外来を受診するすることもできるので、担当の医師に相談してみましょう。
●緩和ケア病棟での緩和ケアを希望するときは、早めに探しましょう。
緩和ケア病棟には、病院内にある場合と、緩和ケアのみを行う独立型の施設の場合(ホスピスや緩和ケア病院)があります。地域によって、緩和ケア病棟のある病院の数は異なります。緩和ケア病棟に入院するために待機している人がいる場合もあるため、早めに担当の医師に相談しましょう。がん治療連携拠点病院などのがん相談支援センターでも、緩和ケア病棟の情報を得ることができます。
・緩和ケア病棟の入院にかかる費用
厚生労働省から「緩和ケア病棟」として承認を受けた施設の場合、医療費は定額となっています。その他に、食費などの医療費以外の費用がかかります。医療費が一定額以上になる場合には、高額療養費制度を利用して、自己負担限度額までの支払いとすることができます。なお、病院の体制になどにより部屋代などの追加の料金が必要になることがあります。緩和ケア病棟の入院に必要な費用については、事前にソーシャルワーカーなどに相談しましょう。
・ホスピスについて
「緩和ケア病棟」と同じような意味で用いられている言葉として「ホスピス」があります。緩和ケア病棟は、つらさをコントロールして、できる限り普段通りに生活することを主な目標としています。宗教家やボランティアなどがチームの一員として参加している施設もあります。しかし、国が定めた施設基準を充した施設であれば、緩和ケア病棟であってもホスピスであっても提供される医療やケアの内容、費用には大きな差はありません。施設によって入所できる条件が異なるため、各施設にお尋ねください。
③ 在宅療養(自宅で受ける緩和ケア)
安心してリラックスできる住み慣れた自宅では、ご本人の生活のペースに合わせながら病院と同じような緩和ケアを受けることができます。在宅療養を受けるには、訪問診療※や訪問看護、訪問介護、訪問入浴などの在宅でのサービスを整える必要があります。がんの治療で通院または入院している場合には、担当の医師が訪問診療に向けて紹介状を作成し、病院の職員が訪問診療医や訪問看護ステーションと連絡を取り合って調整してくれます。一人暮らしの場合にも、これらのサービスを整えることでこれまでに近い生活を送ることができるようになります。
※ 訪問診療とは、医師の定期的な訪問により行われる診療のことで、必要なときにだけ行われる往診とは異なります。
自宅で具合が悪くなったときには、訪問診療医と相談して、病院に入院することもできます。また、家族などの介護者が体調を崩したり、介護による肉体的・精神的な負担を感じたりする場合には、介護者の給食や気分転換のために、短期の入院(レスパイト入院)を受け入れている施設に入院することもできます。
安心して自宅で緩和ケアを受けるために、訪問診療医や訪問看護師と、療養の目的や希望する生活について十分に話し合いましょう。緊急時の対応方法や受け入れ先についても、あらかじめ確認しておくことが大切です。
なお、介護施設などに入所している場合でも、訪問診療による緩和ケアを受けることができる場合があります。
・自宅で受ける緩和ケアの費用
自宅で受ける緩和ケアには公的医療保険が適応され、緩和ケア病棟に入院するよりも費用が安くなることがあります。また、介護保険が適応されると、介護用ベットなどの介護用品や、訪問介護、入浴サービスなどを利用することができます。一方で、医師や看護師が訪問するための交通費など、保険適用外の費用も必要となることがあるため、詳細はソーシャルワーカーやケアマネージャー、訪問看護師に聞いてみるとよいでしょう。
(4) 自分らしい生活を続けるためにできること
(4.1) つらさの伝え方
●緩和ケアを受ける場は、大きく通院、入院、在宅療養(自宅で受ける緩和ケア)にわけられます。
がんによるつらさを長い間我慢すると、夜眠れなくなる、食欲がなくなる、体の動きが制限される、気分がふさぎがちになるなど、生活に支障が出てしまいます。痛みや吐き気などの症状は、軽いうちに治療を始めれば、短時間で十分に和らげることができます。そのため、症状があるときには早めに医師や看護師に相談しましょう。
つらさは、ご本人にしかわかりません。具体的に「いつから」「どこが」「どのようなときに」「どんなふうに」「どのくらい」つらいのかを、医師や看護師に伝えていきましょう。また、症状が日常生活のどんなところに影響しているか、使った薬の効果はあったかなどを伝えると、治療の目標がより明確になります。
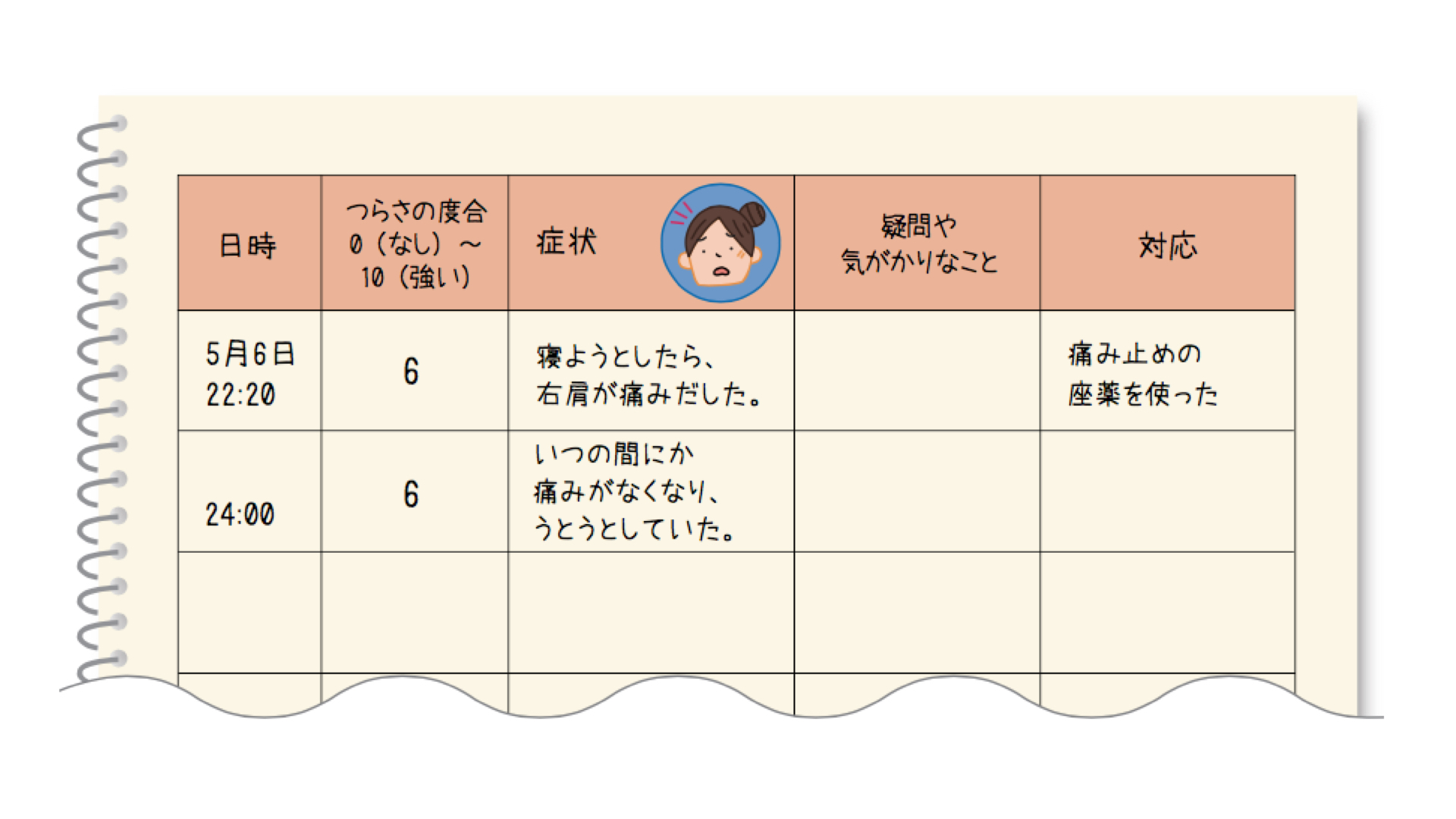
状況を伝えやすくするために、次の図のような症状日誌などを作って診察時に持参することをおすすめします。症状日誌は、どのような形でも良いです。日時、つらさの度合、症状、疑問や気がかりなこと、対応やその効果などを記しておきます。体調により自分で書くことが難しい場合には、周りの人の協力を得るのもよいでしょう。
図4:症状日記の例
がんによる痛みに対して医師から処方された医療用麻薬を使う時には、依存や中毒は起こりません。
がんよる痛みがあり、その治療のために医師から処方された医療用麻薬を使う時には、依存や中毒は起こりません。安心して治療を受けましょう。痛みが和らぐことで、ぐっすりと休むことができ、生活しやすくなります。がんに夜痛みは、多くの人が経験する症状ですが、緩和ケアによって、80%以上の人の痛みが和らいだという報告もあります。
日本では、医療用麻薬に対して、「依存性がある」「最後の手段である」という誤ったとらえ方をしている人が多いようです。医療用麻薬について不安なことがある時には医師に薬剤師に相談しましょう。
(4.2) 自分らしい過ごし方
●あなたが緩和ケアの中心です。
どのような状況であってもできる限り自分らしい生活を続けて行くために、家族や担当の医師、看護師、薬剤師などの身近な医療者に自分の気持ちを伝え、どのような治療を受けるのか、どこで緩和ケアを受けるのかを一緒に選ぶことが大切です。そのときには、どのように過ごしていきたいのかという自分の気持ちを伝えましょう。対象や時期によって、この選択でよかったのだろうかと気持ちが揺らぐこともあります。そのような時は、揺らいだ気持ちを遠慮なく伝えていきましょう。あなたの気持ちを大切にしてもらえるはずです。あなたが緩和するケアの中心なのです。
人それぞれ、大切にしたいことは異なります。患者本人が希望する生活を実現していくためには、がんの治療を受けているときから、今後のことについて家族や医療者と話し合っておくことが大切であるといわれています。普段から家族とよく話し合っておき、体のことや治療法についてわからないことは担当の医師に聞いておくことも大切です。
お住まいの地域の療養場所に関する情報は、がん相談支援センターでも得ることができます。
(5) 家族への緩和ケア
●緩和ケアは、ご本人だけではなく、家族のつらさも和らげます。
がんになると、家族も大きなショックを受けます。家族は、「本人はもっと辛いのながら」と気持ちを抑えてしまうことも少なくありません。その一方で、日常生活も維持していく必要があります。そのため、家族も心のつらさをはじめとしたさまざまな不安を抱えることから、「第二の患者」といわれることもあります。
緩和ケアは患者本人だけでなく、家族に対しても行われ、様々な医療者がチームを組んで支援してくれます。家族が、担当の医師や看護師、その他の医療者に自分のつらさや困りごとを相談しても構いません。
家族が自分自身の気持ちや体をいたわり、生活を大切にすることは、ご本人を支えることにも繋がります。こんな状況で周囲の力を借りることは大切です。
地域のがん診療連携拠点病院のがん相談支援センターでは、緩和ケアに関する情報を得ることができ、家族も無料で相談することができます。
施設によっては、家族外来といって家族専用の外来が設置されている場合があります。ここでは、家族本人へどのように声をかけて良いのかわからないといった悩みや、介護などによる体調不良、大切な人を無くしたことに対するケア(グリーフケア)など、さまざまな支援を行っています。家族ケア外来、グリーフケア外来、遺族外来など、医療機関によって呼び方はさまざまです。家族の希望に沿ったサポートを受けることができるので、利用してみてください。
参考文献:
厚生労働省ウェブサイト:緩和ケア(閲覧日:2020年9月4日)https://www.mhlw.go.jp/
World Health Organization (WHO)ウェブサイト:Palliative care(閲覧日:2020年9月4日)http://www.who.int/
日本緩和医療学会ウェブサイト:緒言・提言(閲覧日:2020年9月4日)https://www.jspm.ne.jp/
日本緩和医療学会ガイドライン統括委員会編 患者さんと家族のためのがんの痛み治療ガイド 増補版 2017年 金原出版
日本緩和医療学会 緩和ケア.netウェブサイト:緩和ケアとは(閲覧日:2020年9月4日)
http://www.kanwacare.net/
日本緩和医療学会編 専門家をめざす人のための緩和医療学(改訂第2版)2019年 南江堂
出典:国立がん研究センターがん情報サービス 編集・発行「緩和ケア つらさを和らげて自分らしく過ごす」










